食物过敏是指食物进入人体后机体对其产生异常免疫应答,导致机体生理功能紊乱或组织损伤,进而引发一系列临床症状。食物过敏多见于儿童,发病率为2%~8%,随年龄的增长其发病率明显下降,成人发病率为儿童的1/2~1/3。其临床表现多样,涉及消化系统、呼吸系统、皮肤、心血管系统和神经系统等。其中60%儿童食物过敏累及消化系统,严重者可导致生长发育迟缓、贫血和低蛋白血症。
一、食物过敏相关消化道疾病定义
食物过敏相关消化道疾病是指食物过敏引起消化道黏膜损伤,以消化道症状为主要表现的一类疾病。临床表现为呕吐、反流、喂养困难、拒食、易激惹、腹痛、腹胀、腹泻、便秘、消化道出血、生长发育障碍等。
食物过敏可分IgE介导、非IgE介导和混合型三大类。IgE介导的食物过敏的特点为症状往往在摄入食物后数分钟至2h内出现,常引起严重过敏症。常见的致敏原有牛奶、鸡蛋、花生、大豆,剂量依赖性较弱,发病机制明确,也有明确诊断的手段。非lgE介导的食物过敏的特点为症状在摄入食物后2h甚至数天内出现,消化道症状为主,常见的致敏原有鸡蛋、牛奶、大豆和小麦,剂量依赖性较强,机制尚不明确。
食物过敏相关消化道疾病大多数是非IgE介导或混合介导。目前已较为肯定食物过敏引起的一些消化道疾病,如:口腔过敏综合征(oralallergysyndrome,OAS),严重过敏反应,食物蛋白诱导的肠病(foodprotein—inducedenteropathy,FPIE),食物蛋白诱导的小肠结肠炎综合征(foodprotein—inducedenterocolitissyndrome,FPIES),食物蛋白诱导的直肠结肠炎(foodprotein.inducedproctocolitis,FPIP),乳糜泻、嗜酸细胞性食管炎(eosinophilicesophagitis,EoE),嗜酸细胞性胃肠炎(eosinophilicgastroenteritis,EG)等。
二、食物过敏相关消化道疾病的病因
(1)机体不成熟:婴儿胃肠道的消化及免疫功能不够完善。小儿消化道黏膜柔嫩、血管通透性高,消化道屏障功能差,各种食物过敏原易通过肠黏膜入血,从而引起变态反应。(2)局部免疫缺陷:肠壁的浆细胞可合成抗体分泌型IgA,覆盖在肠黏膜表面。有学者报告分泌型IgA的作用是保护肠上皮组织,使细菌、病毒及抗原等大分子不易黏附在肠黏膜表面,从而防止它们的吸收。当分泌型IgA缺乏时,抗原就可能大量侵入机体。(3)黏膜通透性的改变:炎症、溃疡、肠内渗透压增高等因素都可能导致黏膜损伤,增加其通透性。(4)其他:胃酸缺少、胰腺分泌不足、蛋白酶缺乏等也有一定的影响。
三、食物过敏相关消化道疾病的特点
3.1IgE介导相关消化系统疾病
3.1.1口腔过敏综合征:是指患儿在摄入某种水果或蔬菜几分钟或数小时后,出现口唇、舌、上腭及咽喉部的不适感觉,如舌部麻木、运动不灵敏、蚁走感、疼痛、肿胀或痒感、上唇和/或下唇肿胀,少数患儿可同时出现全身过敏症状。症状可在24h内消失,口唇水肿消失后不留痕迹。常见的过敏原是蔬菜、水果,因为桦树类花粉与水果或蔬菜问有交叉反应性,所以本病多发生于花粉症患儿,并且首发为OAS的患儿,以后发生花粉症的风险更高。
回避过敏食物是最主要的治疗手段,将水果或蔬菜煮熟或者削皮再吃,也可以避免此类现象发生。6个月以上症状较重患儿可以给予西替利嗪等药物治疗。
3.1.2严重过敏反应:暴露于食物后数分钟至2h起病,出现皮肤、呼吸道症状以及低血压。消化道症状相对较少出现,可有呕吐、腹痛、腹泻等。常见的过敏原是鸡蛋、牛奶、花生和其他豆科植物、坚果、胶乳等。对胶乳过敏者还会对多种蔬菜、水果过敏。还有一些患儿,在食入特殊食物后随着运动出现过敏反应称为食物依赖运动诱发过敏反应。
回避过敏食物,肾上腺素为一线用药,肌注,5~10min可重复使用。具体剂量如下:6月龄一6岁,0.15mg(0.15ml,1:l000);6~12岁,0.3mg(0.3ml,1:1000);>12岁,0.5mg。还可用白三烯受体调节剂、肥大细胞膜稳定剂、抗组胺药等药物治疗。如果是牛奶蛋白过敏,用氨基酸配方粉(aminoacidformula,AAF)喂养。
3.2非IgE介导相关消化系统疾病
3.2.1.FPIE:大多数是非IgE介导的过敏反应。症状多在生后1岁内出现,摄入可疑食物数小时或数天后出现呕吐及慢性腹泻,可合并脂肪泻和乳糖不耐受。还可出现蛋白丢失性肠病表现,如低蛋白血症、水肿等。常见的过敏原是牛奶蛋白,还有大豆、鸡蛋、鱼、鸡和米等。内镜下可见小肠绒毛扁平、萎缩、肠壁水肿等非特异性表现,组织学显示隐窝增生、绒毛萎缩、上皮内淋巴细胞增多,固有层CD4+细胞和上皮间CD8+细胞增多。
治疗上应回避牛奶、大豆、鸡蛋、鱼、鸡和米等过敏食物,对症处理,牛奶蛋白过敏的患儿可给予AAF营养替代治疗,喂养6个月或者至患儿9~12月龄。
3.2.2FPIES:大多数是非IgE介导的过敏反应,FPIES首次发作常在2岁以内,腹泻常伴有呕吐,粪便呈水样便或稀便,如病变累及结肠可出现血便,不伴有皮肤或呼吸道症状,不伴发热或低体温。回避过敏食物,症状缓解,重新引入过敏食物,症状再现。FPIES常急性发病,腹泻可出现在摄入食物后2~6h内,严重病例可出现脱水、低血压、嗜睡、苍白、肌张力低下甚至休克。少数可表现为慢性腹泻、呕吐、易激惹、腹胀、吸收障碍、生长发育迟缓、低蛋白血症等。常见过敏原是牛奶,其他有鸡蛋、大豆、南瓜、豆类蔬菜、燕麦、米、大麦、马铃薯、鱼、鸡、火鸡等。内镜下小肠、结肠黏膜可见水肿、红肿和轻度绒毛萎缩。小肠活检组织学无特异性改变,结肠有时可见隐窝脓肿和浆细胞广泛浸润。
治疗上①回避饮食:回避牛奶蛋白,鸡蛋、大豆、南瓜、豆类蔬菜、燕麦、米、大麦、马铃薯、鱼、鸡、火鸡等引起过敏的食物,牛奶蛋白过敏的患儿可给予深度水解蛋白配方粉或AAF(病情重度)喂养,喂养6个月或者至患儿9~12月龄。②对症处理:对较重的急性发作的患儿给予补充水和电解质,纠正低血量性休克。
3.2.3FPIP:大多数是非IgE介导的过敏反应,60%患儿是母乳喂养儿,可在生后第1周甚至生后几小时内发病,生后6个月内发病最为常见。主要临床表现为腹泻,粪便性状变化较多,有时为正常便,有时为黏液便、血便(从便中带有少量血丝到以较多血为主的大便)。患儿一般状况好,无体重减轻,常伴有湿疹。常见过敏原有豆类、鱼、鸡蛋、小麦、牛奶。内镜下表现呈非特异性,可有红斑、糜烂、水肿、溃疡、结肠淋巴滤泡增生周边充血。结肠活检组织学可有少量嗜酸性粒细胞浸润,很少形成隐窝脓肿。
治疗上①回避豆类、鱼、鸡蛋、小麦、牛奶等食物。对于确诊牛奶蛋白过敏的婴儿,人工喂养者回避牛奶蛋白及奶制品,给予eHF(腹泻为主要表现的给予无乳糖配方,无腹泻患儿可给予含乳糖配方)或者AAF(病情重度)喂养,喂养6个月或者至患儿9~12月龄。母乳喂养的患儿,母亲继续哺乳,至少至6月龄,回避牛奶蛋白及奶制品。②建议以下情况,考虑暂停母乳,改为AAF喂养:尽管母亲饮食回避,患儿症状持续存在且很严重;患儿生长迟缓和其他营养缺乏;母亲饮食回避导致自身严重体重减少和影响健康;母亲无法应对心理负担。
3.2.4乳糜泻:发生在遗传易感个体(HLA—DQ2,HLA—DQ8基因表型),非IgE介导。2岁以内婴幼儿以消化道症状为主,常有慢性腹泻、腹胀、厌食、肌肉萎缩、易激惹、生长发育迟缓等,1/3患儿伴呕吐。儿童主要为肠外表现:皮肤疱疹样改变、青春期延迟、身材矮小、缺铁性贫血、骨质缺乏、自身免疫性疾病(甲状腺炎、I型糖尿病等)。30%的患儿出现牙釉质发育不良。有些患儿可出现爆发性水样便、腹胀、脱水、电解质紊乱,甚至出现昏迷,称为乳糜泻危象。疾病发生与摄入麦胶蛋白(小麦、大麦、黑麦、燕麦)等有关。诊断包括以下几点:有典型消化道症状;血清学抗麦醇溶蛋白抗体,抗肌内膜抗体,抗组织转谷氨酰胺酶IgA强阳性;检测到HLA—DQ2/DQ8基因;黏膜损伤(Marsh分级);去麸质饮食治疗有效。满足以上5条中4条或未行基因检测时满足4条中的3条,即可诊断。内镜下显示小肠绒毛扁平、萎缩,黏膜活检组织学可见绒毛严重萎缩,固有层和上皮间淋巴细胞明显增生,隐窝增生。
治疗上①饮食治疗:避免食用含麦胶饮食(如各种麦类),如将面粉中的面筋去掉,剩余的淀粉可食用。原则上以高蛋白、高热量、低脂肪、无刺激性易消化的饮食为主。②对症治疗及支持疗法:补充各种维生素A、B族、C、D、K及叶酸。纠正水电解质平衡失调,必要时可输人体白蛋白或输血。③应用肾上腺皮质激素:危重病例可静脉滴注ACTH,或可口服泼尼松或泼尼松龙。无效者可用环孢素,有时能改善小肠吸收功能,缓解临床症状,但停药后常复发。
在最新iMAP(aninternationalinterpretationoftheMilkAllergyinPrimaryCare)2017年指南中提出,非IgE介导的牛奶蛋白过敏识别中,加入了对胃食管反流(GERO)、便秘等胃肠道动力疾病的描述。
3.3混合型食物过敏相关的消化系统疾病
3.3.1EoE:是一种与免疫相关,以嗜酸性粒细胞浸润食管壁为特征的慢性炎症性疾病。其临床表现多样,婴儿患者通常存在喂养困难、哭闹、呕吐、生长发育迟缓等。青少年及儿童主要表现为烧心、腹痛、呕吐、体重不增、进食梗阻、吞咽困难、食物嵌塞等。常见的并发症包括食管狭窄、感染和食管穿孔。诊断主要包括以下3点:食管功能异常相关的症状;食管的嗜酸粒细胞性炎症,即食管黏膜多点活检标本嗜酸粒细胞≥15个嗜酸细胞/高倍镜视野;排除其他一些食管嗜酸性粒细胞增多的原因。需要与胃食管反流病(gastroesophagealrefluxdisease,GERD)鉴别。内镜下有黏膜非特征性发红、白斑和白色渗出、结节,食管环状改变,纵形裂隙,食管狭窄伴黏膜水肿和血管结构改变,黏膜脆,无弹性。食管黏膜多处活检有嗜酸性粒细胞浸润或其他嗜酸细胞性炎症表现(嗜酸粒细胞性微脓肿、浅层或细胞外嗜酸粒细胞颗粒)。
治疗上①如果明确引起过敏的食物,可有针对性进行回避,如果未明确引起过敏的食物,可经验性地回避常见过敏食物;牛奶蛋白过敏给予AAF治疗;②局部激素应用:吞咽激素类药物(吞咽氟替卡松,口服布地奈德混悬液),氟替卡松典型疗法的剂量为儿童88~440ug,2~4次/d。布地奈德的常用剂量<10岁儿童为每天1mg,>10岁则为每天2mg,无效可增加至2.8~4.0mg。局部激素无效可全身应用激素。出现食管狭窄时,行食管扩张术。
3.3.2EG:是一种以胃肠道嗜酸性粒细胞异常浸润为特征的比较少见的胃肠道疾病,食物过敏是其发病原因之一。可伴有周围血中嗜酸性粒细胞增高。根据嗜酸性粒细胞浸润胃肠壁的深度,分为以下三型:I型(黏膜病变型):最常见(50%以上),以腹痛、腹泻为主,因肠上皮细胞绒毛受损,由此可导致失血、吸收不良和肠道蛋白丢失等;11型(肌层病变型):较少见,浸润以肌层为主,胃肠壁增厚、僵硬可引起幽门及肠道的狭窄或梗阻;III型(浆膜病变型):罕见,浆膜增厚并可累及肠系膜淋巴结,可出现渗出性腹水及腹膜炎,腹水中可有大量的嗜酸性粒细胞。以上3型可单独或混合出现。诊断标准:有腹痛、腹泻或腹胀等消化道症状;胃肠道黏膜活检或腹腔积液中有嗜酸性粒细胞浸润;病理证实胃肠道多处组织中嗜酸性粒细胞浸润(≥20个嗜酸细胞/高倍镜视野);除外其他引起嗜酸性粒细胞增高疾病。内镜镜下表现非特异性,如糜烂、充血或水肿。黏膜多处活检有大量嗜酸性粒细胞浸润。
治疗上①回避过敏性食物;②肾上腺皮质激素有良好的治疗效果,泼尼松每日0.5~1mg/kg,应用2周,见效后逐渐减量,维持2~4周。长期应用激素疗效不明显的患者可加用酮替芬,每日0.5~1.0mg口服,每日1~2次。孟鲁司特钠可以与皮质激素合用,每日口服4mg,每日1次。免疫抑制剂硫唑嘌呤1~2.5mg/(kg·d)口服。抑酸治疗有助于改善症状。对一些局限性浸润及有并发症的患儿,可以考虑手术治疗。
四、食物过敏相关消化道疾病的诊断
4.1详细询问膳食史和过敏史
4.1.1 病史 询问内容包括:(1)食物的种类、数量等;(2)发病症状、持续时间等;(3)进食与症状出现的时间关系;(4)家族史、过敏史。
4.1.2 饮食日志 对于频繁发病的患者可进行1个月以上的饮食日志(母乳喂养的婴幼儿还需要记录母亲的每日饮食);对于偶发的患者,可在每次发病后对发病前24h内所摄入食物进行回忆。
4.1.3 明确食物过敏与消化道症状之问的关系:有以下病史需要明确疾病是否与食物过敏有关:①有消化道症状反复出现或持续存在:如腹泻、便血、呕吐、反流、喂养困难等伴或不伴生长发育障碍;②消化道症状出现可能与某种摄入食物有关;③不能用其他疾病解释。
4.1.4 对症状的轻重进行评估:如有以下情况之一,则考虑病情为重度:①症状持续存在;②有生长发育障碍;③对多种过敏原过敏;④症状累及多个器官。
4.2食物过敏检查方法及特点
4.2.1食物激发试验(oralfoodchallenge,OFC):包括双盲安慰剂对照食物激发试验(诊断的金标准),单盲食物激发试验、开放性食物激发试验等,是食物过敏诊断的主要方法。通过回避可疑食物2~4周,症状缓解后,逐步添加可疑食物激发症状出现的方法,观察食物与临床症状之间的相关性。目前临床多采用开放性食物激发试验。
适应证:怀疑食物过敏的患儿,需要确定过敏的食物种类;需要确定食物的交叉过敏的存在。高敏儿添加易过敏的新食物时,为安全起见先进行OFC。
禁忌证:皮肤点刺试验强阳性;sIgE大于95%阳性预测值;有其他急慢性疾病;严重湿疹;中度至重度营养不良;畸形;先天性皮肤疾病。
4.2.2皮肤点刺试验(skinpricktest,SPT):是比较
方便、简单、快速、重复性好、阳性率高的试验,试验可以判断IgE介导的过敏反应,测得每个过敏原反应强度,为进行免疫治疗和过敏原回避提供依据。
4.2.3斑贴试验(patchtest,APT):标准过敏原制成的贴剂,贴于皮肤表面,在48h后移刮去,观察皮肤的变化及是否有其他临床表现。对非IgE介导的特别是小麦导致的食物过敏有一定诊断价值。
4.2.4血清特异性IgE检测:可协助了解IgE介导的食物过敏的机体致敏情况,但值得注意的是结果判断因年龄、过敏原、检测方法不同而不同。并且其结果阴性的临床意义要大于结果阳性。过敏原组分检测将是进一步明确诊断的手段。
五、食物过敏相关消化道疾病的治疗
5.1食物过敏相关消化道疾病的管理原则:①回避饮食:过敏原明确时,进行回避或采用加热或者消化酶处理,减轻过敏原性;过敏原不明确,可以短期采用限制性食物疗法。即在2~4周内限定患儿只食用很少引起过敏的食物如:大米、蔬菜、猪肉等。如果在这段时间过敏症状消失,可以定期有计划、有步骤的引入单一食物,对于过敏的食物则进行回避。牛奶蛋白过敏的婴儿除回避外还需要进行特殊配方粉替代治疗(图1);不推荐以其他动物奶(水牛、山羊、马、猴、驴)来源的奶粉作为牛奶蛋白过敏患儿的代用品。不推荐大豆基质配方作为6个月以下牛奶蛋白过敏患儿的代用品。4个月以上患儿可尝试深度水解米蛋白基质配方粉(extensivelyhydrolysedriceproteinformula,eRHF)。教育家长认真阅读食物和营养补充剂的标签。②必要时给予相应药物治疗。③监测患儿营养状态和生长发育状况,母乳喂养的患儿需要评估母亲营养状态。④注意各种营养素的补充,如:维生素A、D、E的补充。
5.2益生菌及益生元治疗:目前对过敏性疾病疗效仍不明确。
5.3免疫治疗:口服免疫治疗、舌下含服免疫治疗、单克隆抗体治疗等仍需要进一步研究在食物过敏患儿的临床应用效果。
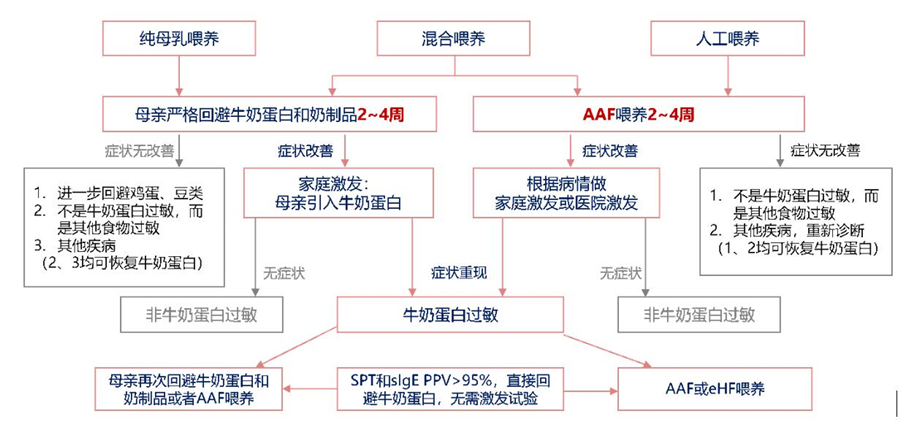
AAF:氨基酸配方粉,eHF:深度水解蛋白配方粉,SPT:皮肤点刺实验
图1牛奶蛋白过敏营养管理流程图
